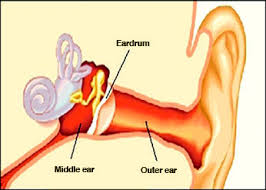
-
گوش میانی بخشی از دستگاه تنفس فوقانی است و توسط همان سلولهای اپیتلیال تنفسی مژکدار پوشیده شده اند. کانال اوستاش راهی است که گوش میانی را به حلق ارتباط میدهد.
وجود مایع در گوش میانی همراه با علائم و نشانه های عفونت حاد گوش را اوتیت مدیا ( OTITIS MEDIA ) میگویند. گرچه سرخ شدن پرده گوش از زودرس ترین علائم اوتیت مدیا است ولی به تنهایی نمیتواند دلیل اوتیت مدیا باشد چون در عفونتهای گوش خارجی نیز احتمال التهاب و سرخی پرده گوش وجود دارد.
لذا برای تایید عفونت گوش میانی حتما باید از وجود مایع یا چرک در داخل گوش میانی ( پشت پرده گوش) اطمینان حاصل کرد.
عونت گوش میانی در کودکان زیر سه سال شایعتر است. و در این سنین کودکان ۶ ماهه تا ۲۴ ماهه بیشترین در صد مبتلایان را تشکیل میدهند. بعد از سه سالگی از شیوع عفونت کاسته میشود تا مجددا در سنین ۶-۵ سالگی یا بدو ورود به مدرسه که شیوع آن مختصر افزایش می یابد. شیوع عفونت در کودکان بسیار زیاد است بطوریکه ۲۳ کودکان زیر سه سال حداقل یک اپیزود عفونت گوش میانی را تجربه میکنند. در این گروه ۳/۱ موارد بیشتر از سه بار به عفونت گوش مبتلا میشوند. عوامل متعددی که سبب عفونت گوش میشود سبب میشود تکرار عفونت نیز در اطفال شایع باشد. اختلالات آناتومیکی نظیر شکاف کام – شکاف زبان کوچک – انسداد آناتومیک یا فیزیولوژیک کانال اوستاش ( Austachian tube ) ابتلا به عفونت گوش را تسهیل میکند. نقص ایمنی در نوزادان از عوامل مستعد کننده عفونت گوش محسوب میشود. نوزادانیکه حداقل ۳ ماه اول تولد را از شیر مادر تغذیه کرده اند مقاومت بیشتری در مقابل ابتلاء عفونت گوش دارند. آلودگی هوا ( دی اکسید گوگرد )– اختلالات فشار هوا ( atmospheric conditions ) و عفونتهای ویروسی دستگاه تنفس فوقانی از عوامل مستعد کننده عفونت گوش هستند.
بیماریزایی:
گوش میانی بخشی از دستگاه تنفس فوقانی است و توسط همان سلولهای اپیتلیال تنفسی مژکدار پوشیده شده اند. کانال اوستاش راهی است که گوش میانی را به حلق ارتباط میدهد. برقراری تعادل هوا بین گوش میانی با هوای خارج – درناژ ترشحات کانال گوش میانی و جلوگیری از ورود ترشحات حلق به گوش از وظایف کانال اوستاش محسوب میشود. هرگاه یکی از این موارد دچار اشکال شود مایع و عفونت در گوش میانی تجمع می یابد. التهاب مخاط و دهانه کانال اوستاش انسداد بیشتر مجرا را باعث میشود . ترشحات در گوش میانی تجمع می یابند و تکثیر باکتریها منجر به عفونت چرکی گوش میشود.
میکروبیولوژی:
عمده ترین باکتریهایی که منجر به عفونت گوش میانی میشوند عبارتند از :S.pneumoniae و H.influenzae و M.catarrhalis. استرپتوکوکوس نومونیه شایعترین ارگانیسم محسوب میشود.واکسیناسیون علیه پنوموکوک میتواند تا ۷۰٪ از عفونتهای گوش میانی را کاهش دهد.در مورد H.influenzae بیشتر انواع nontypable بیماریزا هستند ولی هموفیلوس تایپ B در ۱۰٪ موارد در کودکان بیماریزایی ایجاد میکند. این ۱۰٪ توسط واکسیناسیون علیه هموفیلوس قابل پیشگیری است.
ویروسها : ویروسها بطور شایع گوش میانی را درگی میکنند. همه گیریهای عفونتهای ویروسی با عود و افزایش موارد ابتلا به اوتیت همراه است. ویروسهایی نظیر : RSV – influenza virus – enteroviruse , rhinoviruses شایعتر هستند. گاه ترکیبی از عفونت ویروسی و باکتریال در مایع موجود در گوش یافت میشود. در اینصورت عفونت گوش شدیدتر و طولانی تر است.
کلامیدیا – مایکوپلاسما : Mycoplasma pneumonia گرچه یک عفونت نسبتا ناشایع گوش محسوب میشود ولی بعلت ایجاد طاول خونریزی دهنده روی پرده گوش ( hemorrhagic bullous myringitis ) حائز اهمیت زیاد است. در مواردیکه علاوه بر عفونت گوش میانی عفونت دستگاه تنفسی تحتانی نیز وجود داشته باشد باید به این ژرم مشکوک شد. Chlamydia trachomatis در اطفال زیر ۶ ماه میتواند عفونت حاد تنفسی ایجاد کرده و گوش میانی را نیز درگیر کند.
علائم بیماری – تشخیص :
همانطور که ذکر شد عمده ترین وجه تشخیصی اوتیت مدیا وجود مایع در گوش میانی است. علائم و نشانه های عفونت به دو بخش الف) اختصاصی و ب) غیر اختصاصی تقسیم میشوند. علائم اختصاصی شامل : درد گوش – ترشح چرکی از گوش و کاهش شنوایی است . سرگیجه – وزوز گوش (tinnitus) و نیستاگموس ( حرکت تند افقی چشمها به دو طرف ) نیز گاها دیده میشود. از علائم غیر اختصاصی میتوان : تب – ضعف و بیحالی و بیقراری ( بخصوص در بچه ها ). قرمزی پرده گوش در اکثر موارد دیده میشود ولی به تنهایی دلیل عفونت گوش نیست. وجود مایع در پشت پرده گوش باید اثبات شود و تنها با معاینه اتوسکوپیک معمولی قابل اعتماد نیست. به دو روش میتوان از وجود مایع در گوش میانی اطمینان حاصل کرد : ۱) اتوسکوپی نوماتیک – pneumatic otoscopy – که توسط اتوسکوپ مجهز به سیستم پنوماتیک انجام میشود. بعد از اینکه اتوسکوپ در کانال گوش فیکس شد بادکنک دستگاه را میفشاریم. به این ترتیب مقداری هوا وارد کانال گوش میشود. در حالت عادی که مایعی پشت پرده وجود ندارد حرکت پرده گوش آزاد است. لذا بعلت فشار مثبت داخل کانال پرده گوش به سمت گوش میانی حرکت میکند و بعد از برداشتن فشار از بادکنک پرده بسرعت به عقب بر میگردد. اگر مایع در گوش وجود داشته باشد حرکت پرده محدود و کند است ویا پس از برداشته شدن فشار هوا پرده به عقب بر نمیگردد. متد دوم استفاده از روش تیمپانومتری الکترواکوستیک است (electroacoustic ipmedanc e tympanometry ) که میزان حرکت پرده گوش را به دقت اندازه گیری کرده یافته های عینی از وجود هوا یا مایع در گوش میانی بدست میدهد .
علیرغم از بین رفتن عفونت گوش میانی بعد از شروع درمان آنتی بیوتیک مایع داخل گوش به سرعت جذب نمیشود. در ۷۰٪ کودکان تا ۲ هفته و در ۱۰٪ موارد حتی پس از گذشت سه ماه از علائم عفونت گوش ممکن است مایع در گوش موجود بوده و تست تیمپانومتری مثبت باشد.
از دیگر علائم وجود مایع در گوش کاهش شنوایی است که شنوایی تا حد ۲۵-dB ممکن است کاهش یابد. به این دلیل کودکانی که به کرات دچار عفونت گوش میشوند ممکن است دچار اختلالات گفتاری – تکلم و مهارتهای شناختی شوند.
بهترین راه تشخیص عامل بیماریزا در عفونت گوش میانی آسپیراسیون مایع از راه پرده گوش است ( tympanocentesis). کشت حلق و لوزه نمیتواند نتایج قابل اعتمادی در بر داشته باشد. در کودکانی که شدیدا بدحال هستند یا به درمان آنتی بیوتیک قبلی پاسخ مناسب نداده اند یا به نحوی دارای نقص ایمنی محسوب میشوند تیمپانوسنتز باید انجام شود ولی در سایر موارد اینکار ضرورت ندارد و درمان empiric بر اساس ژرمهای شایع صورت میپذیرد. بیماریکه تحت درمان قرار گرفته باشد و بعد از۴۸ الی ۷۲ ساعت از شروع درمان علائم بهبودی در وی ظاهر نگردد نیز باید تمپانوسنتز شود.
درمان :
در درمان عفونت گوش میانی انتخاب آنتی بیوتیک باید بر اساس پوشش سه ژرم عمده باشد : S.pneumoniae , H.influenzae , M.catarrhalis . چون اکثریت قریب به اتفاق موارد عفونت گوش به علت این سه گروه میکروب اتفاق می افتد. S.aureus , s.pyogenes مسئول درصد کمی از عفونتها محسوب شده در اعمال درمان اولیه نیاز به پوشش ندارند. حدود ۳۰٪ موارد هموفیلوس اینفلوئنزی و ۷۰٪ موارد موراگزلا کاتارالیس بتالاکتاماز مثبت هستند و در درمان آنها باید از ترکیب beta lactam- beta lactamase استفاده کرد.
در کل انتخاب اول درمان برای عفونت گوش میانی ( بشرطی که با عوارض شدید همراه نباشد ) شامل آموکسی سیلین است. این دارو چند دهه بطور موفقیت آمیزی برای درمان عفونت گوش میانی بکار رفته و هنوز هم خط اول درمان محسوب میشود. نکته ای که باید در نظر داشت این است که در صورتیکه آموکسی سیلین تجویز شود باید دوز آن دو برابر حد معمول لحاظ گردد. یعنی سطح سرمی آن بیش از ۷۰٪ MIC میکروب باشد. بطور معمول دوز ۸۰ میلیگرم به ازای هر کیلوگرم در روز میتواند اکثر موارد عفونت گوش را درمان کند. در نظر داشته باشیم دوز معمول آموکسی سیلین ۴۰ میلیگرم بازای هر کیلوگرم وزن در روز است. به این ترتیب برای یک کودک ۲۰ کیلوگرمی حدودا ۵۰۰ میلیگرم دارو هر ۸ ساعت لازم میباشد. در بالغین حداقل دز آموکسی سیلین ۱ گرم هر ۶ ساعت یا ۳ عدد کپسول آموکسی سیلین ۵۰۰ میلیگرمی هر ۸ ساعت تعیین میشود. اگر در نظر بگیریم در کل ۱۰٪ موارد عفونت گوش با ارگانیسم های تولید کننده بتالاکتاماز ایجاد میشود تجویز آموکسی سیلین با دوز دوبل در اپیزود اول میتواند ۹۰٪ موارد بیماری را درمان کند. در صورتیکه شکست درمان با آموکسی سیلین وجود داشت باید از کوآموکسی کلاو با دوز ۹۰ -۸۰ میلیگرم در روز در دو دوز منقسم استفاده کرد. سفوروکسیم آکستیل (Cefuroxime axetil) انتخاب دوم است و در بسیاری از بالغین و کودکان بهتر از کوآموکسی کلاو تحمل میشود و نتیجه بهتری نیز دارد. داروی سوم سفتریاکسون است که به شکل تزریقی تاثیری مناسب دارد.
داروهایی که به عنوان آلترناتیو ( جایگزین ) برای آموکسی سیلین در نظر گرفته میشوند شامل : کوتریموکسازول – ترکیب اریترومایسین + سولفی زوکسازول و سولفامتوکسازول هستند. از ماکرولیدهای جدید مثل آزیترومایسین و کلاریترومایسین میتوان بهره جست. سفالوسپورین ها بطور موفقیت آمیزی میتوانند اوتیت مدیا را درمان کنند. از این گروه میتوان : cefaclor, ceftibuten , cetprozil , cefpodoxime , cefuroxime axetil , cefdinir , cefixime , cephalexin را نام برد. سفالوسپورینهای نسل ۲ تاثیر کاملا موفقی بر درمان اوتیت مدیای حاد دارند.
آیا اوتیت مدیای حاد بدون درمان آنتی بیوتیک امکان بهبودی دارد ؟
چون حدود ۴/۱ موارد عفونت بعلت ویروسهای تنفسی رخ میدهند و در صورت باز بودن کانال اوستاش ترشحات موجود در گوش خود بخود تخلیه میشوند نهایتا بهبودی کامل ایجاد خواهد شد. در موارد عفونت باکتریال اگر انسداد آناتومیک یا فیزیولوژیک در راه درناژ ترشحات وجود نداشته باشدبسته به نوع عفونت امکان بهبود خود بخود وجود دارد. مثلا در مورد عفونت H.influenzae پس از گذشت ۷ روز حدود ۵۰٪ ترشحات گوش میانی (بدون استفاده از آنتی بیوتیک ) استریل خواهند شد. این رقم در مورد عفونت پنوموکوکی کمتر و حدود ۲۰٪ است. در کل تصمیم به درمان آنتی بیوتیک عفونت گوش میانی بعهده پزشک است و تجویز آنتی بیوتیک بر اساس شدت بیماری و نتایج باکتریولوژیک برای هر فرد متفاوت خواهد بود.
درمانهای جانبی :
دکونژستان ها و آنتی هیستامین ها : ترکیبات آنتی هیستامین و دکونژستان بطور گسترده ای برای درمان عفونت گوش میانی بکار میروند. این ترکیبات میتوانند التهاب مخاط را کاهش داده انسداد کانال اوستاش را تاحدودی برطرف سازند. ولی تحقیقات بالینی تاثیر صد در صد این داروها را مورد شک قرار داده است و اعتقاد کنونی بر آن است که استفاده از آنتی هیستامین ها و دکونژستانها در نتیجه درمان جهت کاهش افیوژن گوش تاثیر چندانی ندارند. در مورد کورتیکواستروئیدها نیز وضع به همین ترتیب است و استفاده استروئید سیستمیک توام با آنتی بیوتیک نتایجی بهتر از تجویز آنتی بیوتیک به تنهایی در بر نداشته است.
پیشگیری :
عمدتا شامل کموپروفیلاکسی ( استفاده از دارو جهت پیشگیری از ایجاد عفونت ) میباشد. در موارد اوتیت شدید و مقاوم در کودکان میتوان از آنتی بیوتیک با دوز پایین در طول دوره زمستان و بهار استفاده کرد. آنتی بیوتیکهایی که برای این منظور پیشنهاد میشوند شامل : ۱) آموکسی سیلین با دوز ۲۰ الی ۴۰ میلیگرم بازای هر کیلوگرم وزن در روز بصورت دوز منفرد روزانه و ۲) سولفی زوکسازول با دوز ۵۰ میلگرم بازای هر کیلوگرم وزن در روز با دوز واحد روزانه است. در شیرخواران زیر ۶ ماه بروز حداقل ۲ مورد عفونت گوش میانی لزوم کموپروفیلاکسی دارویی را ایجاب میکند. در بچه های بزرگتر بروز ۳ اپیزود عفونت در حین ۶ ماه متوالی یا ۴ اپیزود در حین یکسال نشانگر نیاز به انجام کموپروفیلاکسی است. در طول دوران کموپروفیلاکسی کودک باید به فواصل هر یکماه توسط پزشک معاینه شود تا از عدم وجود مایع در پشت پرده گوش اطمینان حاصل شود. بروز مورد جدید عفونت گوش میانی در حین پروفیلاکسی دارویی لزوم تعویض دارو را حتمی میکند.
الیگوساکاریدها: بررسی های بالینی نشان داده که الیگوساکاریدها بخصوص زایلیتول – xylitol میتوانند از اتصال میکروبهای پاتوژن به سلولهای دستگاه تنفس جلوگیری کنند. زایلیتول که به مقدار کافی در توت فرنگی و سایر میوه ها وجود دارد ونیز هم اکنون در ساخت آدامس بکار برده میشود میتواند بطور موثری از ایجاد نومونی های نوموکوکی پیشگیری کند ولی نقش آن در پیشگیری از ایجاد حملات جدید اوتیت مدیا اثبات نشده است.
واکسن پنوموکوک pneumococcal vaccine : این واکسن بطور موفقی میتواند حملات عفونت اوتیت مدیا را کاهش دهد. ایمیونوژنیسیتی واکسن در بچه های زیر ۲ سال کمتر است ولی نشان داده شده واکسن ۷ ظرفیتی پنوموکوک ( PVC 7) توانسته در شیرخواران ۲ ماهه نیز ایمنی کافی ایجاد کند. واکسن در ۲ و ۴ و ۶ ماهگی تزریق شده ولی بعلت کاهش تیتر بعد از گذشت حدود ۶ ماه یک دز واکسن بوستر در ۱۲ الی ۱۵ ماهگی نیز لازم است. واکسن پنوموکوک میتواند تا ۲۳٪ از نیاز به تعبیه Tympanostomy tube بکاهد.
واکسن انفولانزا: به دو شکل ۱) ویروس زنده ضعیف شده که بصورت مایع داخل بینی چکانده میشود و ۲) ویروس کشته شده که فرم تزریقی دارو است وجود دارد. واکسن انفولانزا میتواند حدود ۳۰٪ از حملات عفونت گوش میانی را کاهش دهد.
ایمیون گلوبولین ضد RSV : به دو شکل ۱) آنتی بادی منوکلونال و ۲) ایمین گلوبولین وجود دارد. نوع RSV immune globulin میتواند در کاهش تعداد موارد عفونت گوش میانی ناشی از RSV موثر باشد.
مداخله جراحی : در موارد عفونت عود کننده گوش میانی – وجود مداوم مایع در گوش میانی که با درمان طبی بهبود نمی یابد کاربرد دارد. اقداماتی نظیر : سوراخ کردن پرده گوش ( myringotomy ) میتواند در تخلیه ترشحات مزمن گوش کمک کند. این اقدام قبلا به وفور بکار میرفت ولی اکنون محدود به مواردی است که درد بسیار شدید گوش وجود داشته باشد یا عفونت به درمان طبی پاسخ ندهد یا برای کمک به کاهش عفونت ماستوئید مد نظر باشد. بزرگی لوزه سوم میتواند سبب انسداد کانال اوستاش در خلف نازوفارنکس شود و با تخلیه و ونتیلاسیون گوش میانی تداخل ایجاد میکند. لذا برداشتن لوزه سوم adenoidectomy در بچه هایی که مایع مزمن گوش میانی بعلت بزرگی لوزه سوم دارند موثر است. لوله تیمپانوستومی شبیه یک قرقره کوچک است که در پرده گوش تعبیه میشود تا به تخلیه ترشحات گوش میانی کمک کند. وجود این منفذ باعث میشود ارتباطی ممتد بین گوش میانی و فضای بیرون وجود داشته باشد ولذا مراقب مزمن لازم دارد. بعنوان مثال شنا در استخر و یا ورود آب به گوش در حین استحمام میتواند سبب ایجاد عفونت جدید در گوش میانی شود. سوراخ ماندن ممتد گوش – اسکاری که روی پرده گوش بجا میماند – خطر ایجاد کلستئاتوما از دیگر عوارض TT است.
توصیه برای بیماران
الف) عفونت گوش خارجی
۱) جرم گوش یک امر طبیعی است. در بعضی افراد بیشتر و در برخی کمتر وجود دارد. نقش آن دقیق مشخص نیست ولی بیشتر جنبه دافع حشرات دارد که مانع از ورود آنها به گوش شود. گاه تراکم جرم گوش سبب کاهش شنوایی میشود. عموما این حالت یکطرفه است. زدودن جرم گوش با شستشوی گوش توسط پزشک باید انجام شود. لذا بیماران نباید بمنظور خارج کردن جرم اجسام خارجی را وارد گوش کنند. استفاده از گوش پاک کن یا اشیاء مشابه سبب میشود جرم گوش به عقب – به سمت پرده گوش – رانده شده از حالت سست و قابل دفع به جرمی سفت شبیه موم فشرده تبدیل شود. در این حالت زدودن آن با شستشو نیز کار ساده ای نیست.. در صورت وجود جرم متراکم گوش هنگامی که موقع استحمام یا شنا آب وارد گوش شود بعلت حجیم تر شدن جرم درد ایجاد شده و کاهش شنوایی شدید تر میشود.
۲) هیچ گاه شیئی را وارد گوش نکنید. اشیاء سفت سبب مجروح شدن کانال شده و سبب کاشته شدن میکروب به نسج زیر پوست شده عفونت کانال ایجاد میکنند. اشیاء نرم نیز – شبیه گوش پاک کن – کاملا استریل نیستند و میتوانند باعث ورود میکروب به کانال گوش شوند.
۳) هنگامیکه میخواهید آب موجود در کانال گوش خود را خشک کنید از گوش پاک کن استفاده نکنید . بهترین کار این است که دستمال کاغذی تمیزی را روی انگشت کوچک خود قرار داده در حالیکه سر را به طرف همان گوش خم کرده اید انگشت را حرکت دهید تا حرکت ملایم کانال سبب خروج آب از گوش شده روی دستمال قرار گیرد.
۴) خارش گوش شکایت نسبتا شایع بسیاری از بیماران است. عموما علل موضعی نظیر آلرژی یا برخی از عفونتهای قارچی سطحی نظیر کاندیدا میتواند سبب خارش گوش شوند. یکی از بدترین کارها برای رفع خارش وارد کردن اشیاء سخت به داخل کانال گوش است. هرگز اینکار را نکنید. بجای آن میتوان از قطره بتامتازون استفاده کرد. در مواردیکه عفونت همراه با آلرژی باشد میتوان از قطره آنتی بیوتیک همراه با استروئید موضعی استفاده کرد. ( قطره بتامتازون + قطره سیپروفلوکساسین ). قطره پلی میگزین ان اچ میتواند قارچهای سطحی کانال را براحتی برطرف کند. لوسیون کلوتریمازول نیز برای این منظور پیشنهاد میشود.
۵) در عفونتهای سطحی گوش با قارچهای معمولی نظیر کاندیدا میتوان از قطره نیستاتین خوراکی ( ۴-۳ قطره هر ۶ ساعت داخل گوش ) استفاده کرد. برخی از محلولهای ضد عفونی کننده نظیر بوریک اسید یا استیک اسید با غلظت کم میتوانند به برطرف کردن عفونتهای موضعی کانال گوش کمک کنند ولی بهتر است قبل از تجویز آن از سالم بودن پرده گوش اطمینان حاصل کرد.
ب)عفونت گوش میانی
۱) در عفونت مزمن گوش میانی که با سوراخ شدگی پرده گوش همراه است در صورتیکه آب وارد کانال گوش شود منجر به ایجاد عفونت مجدد در گوش میانی میشود و مجددا ترشح گوش شروع میشود. لذا این افراد باید دقت داشته باشند که موقع استحمام یا شنا آب وارد گوششان نشود. برای این منظور میتوان از پنبه آغشته به وازلین یا پماد تتراسیکلین که بطور فیکس در یک سانتیمتر ابتدای کانال قرار میگیرد استفاده کرد. بهتر این است که بخشی از پنبه چرب شده در گودی لاله گوش نیز قرار گیرد تا از عدم ورود آب به کانال اطمینان داشته باشیم. نیز میتوان از گوشی های از جنس پلاستیک نرم که شناگران هنگام شنا داخل گوش میگذارند استفاده کرد ولی بهتر است محیط دور آن را با وازلین آغشته کرد تا غیر قابل نفوذ گردد.
۲) در عفونتهای مزمن گوش میانی احتمال تشکیل کلستئاتوما وجود دارد. در این حالت مواد نکروتیک بصورت مزمن و تقریبا بدون درد استخوانچه های گوش میانی و سپس استخوانهای اطراف گوش را تخریب میکنند. ممکن است عفونت به ماستوئید گسترش یابد. در این بیماری در معاینه گوش ضایعات سفید صدفی رنگ دیده میشود که کانال را پر کرده است. در گرافی ماستوئید کدورت مزمن در سلولهای هوایی دیده میشود. در این حالت پرده گوش بطور کامل تخریب میشود و لذا ورود آب به گوش میتواند مجددا حمله اوتیت مدیا را تحریک کند. به این دلیل تمام اقدامات مورد ب – ۱ باید بکار برده شود.
۳) در صورت سوراخ بودن پرده گوش حتی المقدور از محلولهای ضدعفونی کننده گوش استفاده نشود. بعضی از محلولهایی که برای ضدعفونی کانال گوش مورد استفاده قرار میگیرند ( مثل اسید بوریک یا استیک اسید ) براحتی وارد گوش میانی شده و تحریک توام با درد شدید در گوش میانی ایجاد میکنند. در این موارد تنها استفاده از قطره سیپروفلوکساسین همراه یا بدون بتامتازون مجاز است.
دکتر منصور ملاعابدین
متخصص بیماریهای عفونی و تب دار