-
اوتیت میانی غیرعفونی، مشكل ویژه ای به همراه دارد زیرا معمولاً علائم درد و تب وجود ندارد. از این رو، ممكن است هفته ها و ماهها بگذرد و والدین شكی به وجود این مشكل نبرند. در طی این زمان ممكن است كودك به دلیل از دست دادن شنوایی، دچار اختلال در رشد هنجار زبان و گفتار شود.
کم شنوایی در سنین کم سه دلیل عمده دارد. اوتیت میانی ، علل مادرزادی ، علل اکتسابی . در این مقاله به توضیح مفسل این سه موضوع می پردازیم و پیشنهاد میکنیم پدر و مادرها و مربیان پیش دبستانی این مقاله را به دقت مطالعه کنند. با ما همراه باشید.
سه علت مهم كم شنوایی كودكان شامل موارد زیر است:
۱) اوتیت میانی (عفونت های گوش)
۲) علل مادرزادی ،
۳) علل اكتسابی.
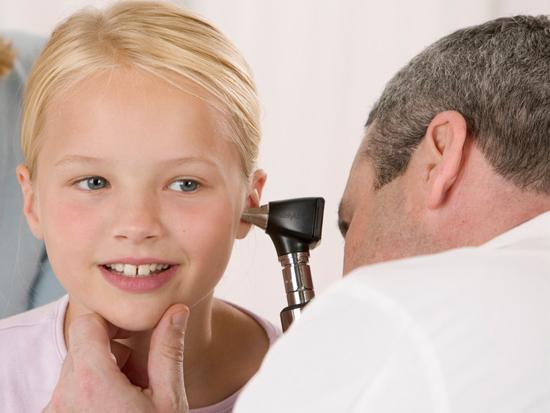
● اوتیت میانی
اوتیت میانی التهاب در گوش میانی (ناحیه پشت پرده گوش) است كه معمولاً همراه با ترشح مایع در آن ناحیه می باشد. این مایع ممكن است عفونی باشد (یا نباشد).
علائم، شدت، میزان تكرارپذیری و طول مدت بیماری متفاوت است. ممكن است از مایع غیرعفونی، روشن و رقیق بدون درد و تب و تنها كمی كاهش شنوایی تا حمله های تكرار شونده همراه با مایع چسبنده غلیظ در گوش و برخی شكایات دیگر نظیر كم شنوایی دائمی متغیر باشد.
تقریباً همه انواع اوتیت همراه با كم شنوایی نوسانی انتقالی اند. در حقیقت اوتیت میانی، شایع ترین علت كم شنوایی در كودكان خردسال است.
▪ میزان شیوع اوتیت میانی تا چه حد است؟
اوتیت میانی غالباً در كودكان ایجاد می شود. درحقیقت، اوتیت میانی، پس از سرماخوردگی معمول، دومین بیماری شایع كودكان پیش دبستانی است. ۵۰درصد از كودكان تا سن یك سالگی حداقل یك بار دچار این بیماری شده اند.
۳۵ درصد كودكان در سنین بین یك تا سه سالگی دوره های تكرار شونده ای از اوتیت میانی داشته اند. در كودكان مدرسه رو، تخمین زده می شود سالیانه ۵ میلیون روز تحصیلی به دلیل ابتلاء كودكان به این بیماری از دست داده می شود.
▪ به چه دلیل اوتیت میانی تا این حد در كودكان شایع است؟
شیپور استاش مجرایی است كه از یك سو به گوش میانی و از سوی دیگر به پشت حلق راه دارد. این مجرا در كودكان كوچكتر و نسبتاً افقی تر از بزرگسالان است. از این رو در شرایطی نظیر عفونتها و لوزه سوم بزرگ، به سادگی بسته می شود. تا زمانی كه كودك بزرگتر نشود و زاویه و اندازه شیپور استاش تغییر نكند، كودك نسبت به اوتیت میانی آسیب پذیرتر از افراد بزرگسال است.
▪ اوتیت میانی به چه ترتیب ممكن است منجر به كم شنوایی شود؟
سه استخوان بسیار ریز درون گوش میانی، ارتعاشات صوت را از پرده گوش به گوش میانی منتقل می كنند. در صورت وجود مایع در گوش میانی، انتقال ارتعاشات به صورتی كارآ صورت نمی گیرد و انرژی صوتی از بین می رود در نتیجه كم شنوایی ملایم یا حتی متوسط ایجاد می شود. بنابراین اصوات گفتاری گنگ و غیرقابل شنیدن می شوند.
معمولاً این نوع كم شنوایی، از نوع انتقالی و موقت است. اما در صورتی كه اوتیت میانی مرتباً تكرار شود، صدماتی به پرده گوش، استخوانهای گوش یا حتی عصب شنوایی وارد شده و ممكن است منجر به كم شنوایی حسی و عصبی و دائمی شود.
▪ آیا كم شنوایی ناشی از اوتیت میانی می تواند سبب اختلال در زبان و گفتار كودك شود؟
كودكان، زبان و گفتار را از طریق گوش دادن به صحبتهای دیگر افراد می آموزند. در این روند چند سال نخست زندگی هر كودك، حائز اهمیت حیاتی است.
در صورت وجود كم شنوایی، كودك از تجربیات آموزشی زبانی، بهره كامل نمی برد. در نتیجه، ممكن است در رشد زبان و گفتار خود دچار تأخیر چشمگیری شود.
اوتیت میانی غیرعفونی، مشكل ویژه ای به همراه دارد زیرا معمولاً علائم درد و تب وجود ندارد. از این رو، ممكن است هفته ها و ماهها بگذرد و والدین شكی به وجود این مشكل نبرند. در طی این زمان ممكن است كودك به دلیل از دست دادن شنوایی، دچار اختلال در رشد هنجار زبان و گفتار شود.
ممكن است كودك به دلیل از دست دادن شنوایی، دچار اختلال در رشد هنجار زبان و گفتار شود.
▪ از كجا می توان متوجه شد كودك دچار اوتیت میانی شده است یا خیر؟
حتی در صورت عدم وجود تب و درد، علائم دیگری وجود دارد كه حاكی از وجود مایع مزمن یا تكرار شونده در گوش كودك است:
ـ بی توجهی
ـ بلند كردن غیرمعمول صدای رادیو و تلویزیون
ـ متوجه جهت اصوات نشدن
ـ بی حال و بی توجه بودن
ـ تند خویی بی دلیل
ـ كشیدن و خاراندن گوشها.
▪ در صورتی كه تصور كنیم اوتیت میانی سبب اختلالی در شنوایی، زبان یا گفتار فرزندمان شده است، باید چه كار كنیم؟
عفونتهای گوش نیاز به توجه فوری به ویژه از سوی پزشك متخصص كودكان یا گوش و حلق و بینی دارد. اگر كودك شما دچار عفونت گوش می شود و یا مایع مزمنی در گوش وی ایجاد می شود، با دو متخصص دیگر نیز باید مشورت كنید: شنوایی شناس و آسیب شناس گفتار و زبان.
شنوایی شناس شدت هر گونه ضایعه شنوایی را- حتی در كودكان خیلی كوچك و یا كودكان مشكل دار- ارزیابی می كند و مشخص می كند آیا ضایعه ای در گوش میانی كودك وجود دارد یا خیر.
آسیب شناس گفتار و زبان مهارتهای ویژه زبانی و گفتاری كودك را تعیین و در صورت نیاز برنامه های اصلاحی ضروری را پیشنهاد می كند.
▪ آیا پزشك كودك، او را به این متخصصین ارجاع خواهد داد؟
شما به عنوان والدین كودكتان، بهترین فردی هستید كه متوجه شنوایی ضعیف وی می شوید. به گفته انجمن پزشكان اطفال آمریكا: «هر كودكی كه والدینش در مورد توانایی شنیدن وی ابراز نگرانی می كنند، باید بدون هیچ گونه تأخیری برای ارزیابی شنوایی شناسی رفتاری ارجاع داده شود.» هنگامی كه والدین خود نسبت به سلامت و رشد كودك خود حساس می شوند نباید واهمه ای داشته باشند كه خواستار ارزیابی های دقیق تر توانایی های وی شوند.
● كم شنوایی های مادرزادی
(كم شنوایی هایی كه به هنگام تولد یا از آن زمان به بعد وجود دارند)
اصطلاح «كم شنوایی مادرزاد» آن دسته از كم شنوایی هایی است كه به هنگام تولد وجود دارند و شامل كم شنوایی های ارثی یا كم شنوایی هایی می شود كه ناشی از دیگر عوامل- پیش از تولد یا به هنگام تولد-اند.
▪ عوامل ژنتیكی
به نظر می رسد بیش از۵۰ درصد از تمامی كم شنوایی های مادرزادی كودكان مربوط به عوامل ژنتیكی باشد. كم شنوایی های ژنتیكی ممكن است اتوزوم غالب، اتوزوم مغلوب یا وابسته به جنس باشند. در كم شنوایی های اتوزوم غالب، یكی از والدین كه حامل ژن كم شنوایی و خود، كم شنواست، آن را به كودك خود منتقل می كند. در این موارد حداقل۵۰ درصد احتمال دارد كودك نیز كم شنوا شود. این احتمال زمانی بیشتر می شود كه هر دو والد دارای ژن غالب )كم شنوا) باشند و یا پدر بزرگ و مادر بزرگ یكی از والدین كم شنوایی ژنتیكی داشته باشند. از آنجا كه معمولاً حداقل یكی از والدین كم شنواست، انتظار می رود كودك دچار كم شنوایی باشد.
در كم شنوایی های اتوزوم مغلوب هر دو والد كه نوعاً دارای شنوایی هنجاراند، حامل ژن مغلوب می باشند. در این موارد احتمال كم شنوا شدن كودك، ۲۵% است. از آنجا كه هر دو والد شنوایی هنجار دارند و هیچ یك از اعضای خانواده كم شنوا نیستند، هیچ انتظاری نمی رود كه كودك كم شنوایی داشته باشد. تقریباً ۸۰% از كم شنوایی های ارثی، اتوزوم مغلوب اند.
در كم شنوایی های وابسته به جنس، مادر حامل ژن مغلوب كم شنوایی بر روی كروموزوم جنسی است و آن را به پسران خود- و نه دخترانش- منتقل می كند. این نوع كم شنوایی نادر است و تنها در ۲درصد كم شنوایی های ارثی وجود دارد.
كم شنوایی یكی از علائم مشخصه برخی از انواع سندرم های ژنتیكی است. مثال هایی از این سندرم ها عبارتند از: سندرم داون (وجود ناهنجاری در یكی از ژن ها)، سندرم آشر( اتوزوم مغلوب)، سندرم تریچر كولنیز( اتوزوم غالب)، سندرم الكل نوزادی )ناهنجاری ژنتیكی)، سندرم كروزون (اتوزوم غالب) و سندرم آلپورت (وابسته به جنس).
▪ دیگر علل كم شنوایی های مادرزادی
این گونه كم شنوایی ها كه ارثی نیستند شامل بیماری ها، عفونتها و شرایط خاص پیش از تولد هستند كه به هنگام تولد یا به فاصله اندكی پس از آن ایجاد می شوند. این شرایط منجر به كم شنوایی های حسی عصبی ملایم تا عمیق می شوند. مثال هایی از این دست عبارتند از:
– عفونتهای داخل رحمی شامل سرخجه، سیتومگالوویروس، ویروس هرپس
– مشكلات مربوط به عامل Rh خون
– نارس بودن
– دیابت مادرزاد
– توكسمی در طول بارداری
– فقدان اكسیژن (آنوكسی)
– سیفلیس
– بدشكلی های ساختارهای گوش
● كم شنوایی های اكتسابی
كم شنوایی های اكتسابی، كم شنوایی هایی است كه پس از تولد- در هر زمانی در طول زندگی فرد- ایجاد شوند و علت آن بیماری ها، صدمات و شرایط خاص اند. مثال هایی از شرایط ایجاد كننده كم شنوایی در كودكان عبارتند از:
– عفونت های گوش (اوتیت میانی)
ـ داروهای اتوتوكسیك(صدمه به سیستم شنیداری)
– مننژیت
– سرخك
– انفسفالیت
– آبله مرغان
– آنفلوانزا
– سرخجه
– ضربه به سر
– قرار گرفتن در معرض اصوات بلند. شنوایی یکی از حواس برتر انسان است . محروم بودن از حس شنوایی فقط به مفهوم نشنیدن صدا نیست ، بلکه ماحصل این محرومیت ، موجب عدم دستیابی به بسیاری از تجربیات مفید و امید بخش زندگی فردی و اجتماعی می شود تا جایی که ممکن است فرد را از مسیر موفقیت دور نماید . توجه به این مسئله ، که صحبت کردن امری اکتسابی است و انسان از راه شنیدن ، زبان محیط اطراف خود را فرا گرفته و سپس قادر به تکلم می گردد ، اهمیت ویژه این حس را نشان می دهد . لذا بدون شنیدن ، گفتار به وجود نخواهد آمد و به همین علت ، کودکان و افراد ناشنوا قادر به تکلم نیستند. اما نکته قابل تأمل این است که چطور می توانیم از ایجاد کم شنوایی و به دنبال آن عدم تکلم جلوگیری وپیشگیری کنیم .
▪ پیشگیری از کم شنوایی
والدین باید قبل از بچه دار شدن ، این مساله را در نظر بگیرند و نسبت به آن اطلاعات و آگاهیهای لازم را کسب کنند ؛ آنها می توانند با رعایت موارد زیر ، احتمال تولد فرزند کم شنوا یا سخت شنوا را کاهش دهند :
۱) انجام مشاوره ژنتیکی قبل از ازدواج .
۲) RH انجام آزمایشات خونی و بررسی عامل “.
۳) مشاوره با پزشک قبل از بارداری در صورت ابتلاء به بیماری مزمن یا خاص .
۴) مصرف نکردن دارو ، بدون تجویز پزشک در دوران بارداری .
۵) جلوگیری از ضربات فیزیکی و مکانیکی در دوران بارداری.
۶) مراقبت جهت پیشگیری از ابتلاء به بیماریهای مختلف در دوران بارداری .
۷) مبادرت به زدن واکسن سرخجه قبل از بارداری و …
▪ عوامل احتمال کم شنوایی بعد از تولد
فاکتورهای دوران نوزادی ( از تولد تا یک ماهگی ) که خطر ابتلاء به کم شنوایی را افزایش می دهند عبارتند از:
۱) سابقه خانوادگی درخصوص وجود کم شنوایی مادرزادی حسی یا عصبی.
۲) عفونتهای دوران نوزادی مانند سیفلیس و سرخجه.
۳) وزن کمتر از ۱۵۰۰ گرم نوزاد هنگام تولد .
۴) زردی دوران نوزادی در حدی که منجر به تعویض خون شود.
۵) مصرف داروهایی که اثر تخریبی روی شنوایی دارند . مانند آمینو گلیکوزیدها ( خبتامایسین، توبرامایسین، کاتامایسین و استرپتومایسین، هنگامی که به صورت دوره ای و طولانی مدت مصرف شود . )
۶) مننژیت باکتریایی.
۷) وجود نشانه های غیر طبیعی یا اختلالاتی که با شنوایی مرتبط است .
۸) نگهداری نوزاد در بخش مراقبتهای ویژه نوزادان بیش از ۵ روز.
ـ فاکتورهای دوران کودکی ( یک ماهگی تا سه سالگی ) که خطر ابتلاء به کم شنوایی را افزایش می دهند عبارتند از :
۱) نگرانی والدین نسبت به تأخیر زبان آموزی و تکلم ، با توجه به سن کودک.
۲) مننژیت باکتریایی و عفونتهای مرتبط با کاهش شنوایی .
۳) ضربه به سر که با کاهش هوشیاری کودک یا شکستگی جمجمه همراه باشد .
۴) مصرف داروهایی که اثر تخریبی بر روی شنوایی دارند مانند آمینو گلیکوزیدها به مدت طولانی .
۵) عفونتهای مزمن گوش میانی و تجمع مایع در گوش میانی بیش از ۳ ماه .
۶) اختلالاتی مانند شکاف کام که عملکرد شیپور استاش را مختل می کند .
۷) وجود سابقه کاهش شنوایی دائم یا پیشرونده در فامیل .
۸) بیماریهای دوران کودکی مانند اوریون ، مننژیت ، مخملک.
۹) آسیب های دوران کودکی به ویژه شکسستگی جمجه، برخورد اجسام تیز با سر یا گوش، قرار گرفتن در معرض اصوات بلند و… .
اگر کودک شما دارای یکی از فاکتورهای فوق باشد ، نسبت به ابتلاء به کم شنوایی در معرض خطر بیشتری قرار دارد شما دراین رابطه باید با یک متخصص گوش و حلق بینی و یک کارشناس شنوایی شناسی ( ادیولوژیست ) مشورت نمایید و در صورت تشخیص ، باید از کودک شما ارزیابی کامل شنوایی به عمل آید .▪ عوارض ناشی از وجود کم شنوایی دائم
اگر کودک شما یا هر فرد دیگری مبتلا به کم شنوایی باشد و برای تشخیص ، درمان و توانبخشی آن اقدام نکنید ، پس از گذشت زمان کمی به عوارض ناشی از کم شنوایی نیز مبتلا می شود . این عوارض عبارتند از :
تأخیر در رشد طبیعی گفتار و زبان ، اختلالات تولیدی گفتار ، اختلال در روان بودن گفتار ، اختلال در صرف و نحو زبان ، اختلال در ارتباط گیری، اختلال عاطفی – رفتاری ، اختلال در تفکر ، تاخیر در رشد اجتماعی – فرهنگی ، اختلال در یادگیری و افت تحصیلی ، اختلال خواندن و نوشتن ، اختلال در حافظه شنیداری ، بروز ناتوانیهای درکی – شنیداری ، کاهش ذخیره لغات و …
▪ درمان و توانبخشی
پس از ارزیابی شنوایی ، متخصص شنوایی شناسی ، درباره وضعیت شنوایی کودکتان با شما صحبت خواهد کرد . برخی اختلالات شنوایی ، مانند اوتیت گوش میانی و گوش خارجی به وسیله دارو قابل درمان است ، اما برخی دیگر از اختلالات شنوایی ، مانند کاهش شنوایی حسی – عصبی قابل درمان دارویی نیست و فرد باید در پروسه توانبخشی قرار گیرد . در تعریف ، توانبخشی عبارت است از مجموعه خدمات پزشکی ، اجتماعی ، روانی ، حرفه ای و آموزشی که به منظور باز توانی فرد اجرا می شود تا کارایی فرد به بالاترین حد ممکن برسد و بتواند به طور مستقل در جامعه زندگی کند .
با پیشرفتهای به عمل آمده در زمینه فن آوری ، در سالهای اخیر ، فراهم آوردن اطلاعات گفتاری به وسیله سمعک ، حتی برای کودکانی که مبتلا به شدیدترین میزان نقص شنوایی باشند نیز ممکن گردیده است .
سمعکها مؤثرترین راهکار و بهترین تدبیر درمانی برای اغلب افراد مبتلا به کم شنوایی می باشند .
خصوصیات الکترواگوستیکی سمعک ، باید با خصوصیات باقی مانده شنوایی فرد مبتلا به کم شنوایی ، تطبیق داده شده و سمعک برای گوش آن فرد تنظیم شود . لذا فرد مبتلا به کم شنوایی نمی تواند هر سمعکی را استفاده نماید ، بلکه برای تجویز و تنظیم سمعک باید به متخصص ادیولوژیست مراجعه کند .
● سندرم پندرد Pendred syndrome
سندرم پندرد یک سندرم ارثی است. در این بیماری فرد از زمان تولد ناشنوا می باشد و همچنین در این افراد غده تیروئید بزرگ شده و بیماری گواتر را بوجود می آورد.
سندرم پندرد با نامهای مختلف شناخته شده است از قبیل: سندرم ناشنوایی-گواتر، اختلال شنوایی و گواتر و همچنین نقصان ژنتیکی در تیروئید.
این سندرم خود را به صورت ناشنوایی در کودکی و ناتوانایی در ورود ید در غده تیروئید و همچنین رشد ناقص حلزون گوش.
این بیماری در نتیجه درست عمل نکردن هورمون تیروئید می باشد. این هورمون برای سوخت و ساز بدن لازم و ضروری می باشد.این هورمون بوسیله غده تیروئید ساخته می شود.
غده تیروئید در پایین گردن و زیر برآمدگی گلو قرار گرفته است. این غده دور قسمت بالای نای پیچیده شده است. شکل آن شبیه پروانه با ۲ بال می باشد. هورمون تیرویید برای درست عمل کردن تمام سلولهای بدن جزو لازمی می باشد. این هورمون کمک به رشد و تکامل بدن و سوخت و ساز می کند.
هیپوتالاموس اعمال بدن را کنترل می کند. یکی از وظایف آن، ساختن TRH (هورمون آزاد کننده تیروئید) می باشد.این هورمون به غده هیپوفیز میرود. TRH غده هیپوفیز را وادار به ساخت TSH (هورمون تحریک کننده تیروئید) می کند. این هورمون وارد تیروئید می شود و T۳ و T۴ را آزاد می سازد.
تقریبا ۵۰- ۴۰ % از بیماران مبتلا به سندرم پندرد دچار کم کاری تیروئید می باشند. ۵۶-۵۰ % از آنها دارای هورمون تیروئید در حد معمول هستند.این سندرم در سال ۱۸۹۶ توسط پزشک انگلیسی Vaughan Pendred شناخته شد. این پزشک طی آزمایشات انجام شده در خانواده ای که ۲ بچه از ۵ بچه ناشنوا و دارای گواتر بودند، این سندرم را شناخت.
قرنها گذشت تا بوسیله Coyle و Sheffieldو همکارانشان، ژن مسئول این بیماری که درکروموزوم ۷q وجود داشت را شناختند.به طور کلی در اثر کم شدن حس شنوایی، گواتر بوجود می آید.
در یک تحقیق مشخص شده که ژن مسئول این سندرم بر روی انتقال سولفات اثر می گذارد و این خود بر روی ید لازم برای بدن، اثر می گذارد.
پروتئینی با نام پندرین عامل بوجود آورنده این سندرم می باشد. پروتئین پندرین ، انتقال دهنده سولفات به درون و بیرون سلول و نیز انتقال دهنده یدید و کلراید در سلولهای غشایی می باشد.
۳ یون مهم پتاسیم، سدیم و کلر برای شنوایی بسیار مهم می باشند. اگر هر کدام از آنها در بدن کم شود، در انتقال امواج صوتی به مغز دچار مشکل شده و حس شنوایی کم می شود.
▪ سندرم پندرد بر کدامیک از اندامها اثر می گذارد؟
۱) گوش درونی: ناشنوایی در زمان تولد، از بین برنده تعادل (بر روی عملکرد حلزون گوش اثر می گذارد)، ناهنجاری در قسمت حلزونی گوش
۲) هورمون: به خاطر اینکه هورمون تیروئید در خون کم می شود، غده تیروئید شروع به فعالیت میکند و تیروئید را وارد خون می کند و چون تیروئید درغده تیروئید کم می شود، پس فرد مبتلا به hypothyroidism (کم کاری غده تیروئید می شود)
۳) گردن: تورم گردن (گواتر)
۴) خطر سرطان: افزایش خطر سرطان تیروئید (thyroid carcinoma )
۵) نساختن هورمون تیروئید باعث عدم دریافت ید لازم می شود.
۶) ارثی بودن: هم پدر و هم مادر سالم، حامل ژن سندرم پندرد می باشند.
۷) عدم رشد فکری و کم هوشی
▪ ناشنوایی در سندم پندرد:
ناشنوایی به صورتهای ملایم، معتدل، سخت و پیشرفته می باشد.
ـ برای اشخاصی که قدرت شنوایی آنها کمی کم (ملایم) است (۴۵ – ۲۶ دسی بل. دسی بل قدرت شنوایی می باشد)، آنها می شنوند اما اگر صدا ملایم و ضعیف باشد، شنیدن برای این افراد مشکل است.
ـ اما آنها که جزو گروه معتدل می باشند(۶۵ – ۴۶ دسی بل)، به سختی می شوند حتی اگر در مکان آرامی باشند.
ـ آنها که به سختی می شنوند (۸۵ – ۶۶ دسی بل)، مانند گروه معتدل نمی شنوند حتی اگر در محیط آرام و ساکت باشند.
ـ گروه آخر گروه ناشنوایی پیشرفته است (بیشتر از ۸۵ دسی بل). آنها اصلا نمی شنوند حتی اگر تن صدا بسیار بالا باشد.
ـ معمولا افراد دارای سندرم پندرد قدرت شنواییشان از ضعیف تا پیشرفته می باشد، که به صورت مادرزادی در هر ۲ گوش وجود دارد.
▪ تشخیص:
MRI و CT scan می باشد. این آزمایشات استخوان و بافت گوش داخلی را نشان میدهند و به این وسیله می توان به قدرت شنوایی فرد و وجود این سندم پی برد.تقریبا ۸۵% افراد دارای سندرم پندرد به وسیله این آزمایشات مشخص می شود.
یکی از چیزهایی که دیده میشود، قسمت حلزونی گوش است. اگر این قسمت رشد کافی نداشته باشد و پیچش آن در گوش زیادتر از معمول باشد، باید اطمینان داشت که بیماری گوش وجود دارد. افراد دارای سندرم پندرد غالبا سرگیجه دارند، به خاطر اینکه مایع درون گوش نمی تواند سرعت و جهت حرکت را تغییر دهد.
▪ علائم سندرم پندرد :افزایش وزن، یبوست،خشکی پوست و مو، کاهش انرژی،خواب آلوده بودن،شکم برجسته، کاهش دمای بدن و کمی رشد و کندذهن بودن
▪ درمان:
افراد دارای این سندرم، باید نزد متخصص شنوایی (از لحاظ تست شنوایی) و پزشک گوش و حلق و بینی روند.
به وسیله جراحی نیز می توان درمان کرد. به این ترتیب که در زیر پوست یک وسیله الکتریکی کوچک می کارند و آن را به وسیله یک سیم به گوش داخلی می چسبانند. به این طریق فرد به خوبی قادر به شنیدن خواهد شد.
راه بعدی درمان کم کاری تیروئید می باشد. می توان نزد متخصص هورمون درمانی رفت و از او کمک خواست.
▪ رژیم غذایی:
با وجود کاهش در میزان متابولیسم، این افراد دچار افزایش وزن می باشند. لذا رژیم محدود از انرژی، چربی و کلسیم و برعکس غنی از پروتئین باید داد. پروتئین موجب افزایش انرژی عمل محرکه غذا می شود.
تجویز ید نقش مهمی در درمان بیماری گواتر دارد. به طور کلی ید در نمک،غذاهای دریایی و اسفناج دیده می شود.
ممنوعیت مصرف در بعضی از مواد غذایی وجود دارد، از جمله: کلم، شلغم و دانه های زمینی.
● افت شنوایی در كودكان و علل محیطی مربوط به آن
استفاده از كلمه ناشنوا و اطلاق ناشنوا به كسانی كه ما آنها را كودكان ناشنوا می نامیم، ممكن است برای برخی اشتباه انگیز باشد. بعضی از كارشناسان و حتی برخی از افراد ناشنوا با احتیاط از كلمه ناشنوا استفاده می كنند، چون ممكن است به ندرت افرادی پیدا شوند كه كاملاً ناشنوا باشند و همیشه مقداری از باقیمانده شنوایی وجود دارد. افت شنوایی علل مختلفی دارد. یكی از علل آنها،علل محیطی یا اكتسابی می باشند كه پس از تولد روی كودك اثر می گذارد، برخی از این علل شامل موارد زیر می باشد:
۱) بیماریهای عفونی از دلایل عمده ناشنوایی هستند. مهمترین مثال آن بیماری سرخجه در مادران حامله و مننژیت در كودكان می باشد. در افت شنوایی كه علت آن ابتلای مادر به سرخجه می باشد. مادران حامله پس از ابتلا به یك تب خفیف و گاهی غیر قابل توجه، این بیماری را پشت سر می گذارند و پس از این مرحله این احتمال وجود خواهد داشت كه كودكان این مادران مبتلا به ضایعه شنوایی و كری باشند، بخصوص اگر این كودكان عفونی در ماههای اول حاملگی رخ داده باشد، به نظر می رسد كه میزان وقوع این نوع كم شنواییها در سطح وسیعی قرار داشته باشند كه البته در بعضی موارد این نوع ناشنوایی پیشرونده و علت آن هم ادامه پوشاننده مغز و جایی كه سلولهای شنوایی در آن قرار دارند، گردیده و افت شنوایی می نماید. مننژیت بیشتر در كودكان زیر پنج سال اتفاق می افتد.
گونه دیگری از عفونتهای شایع توكسوپلاسمور (Toxoplasmosis) می باشد كه عبارت است از آلودگی به یاخته توكسوپلاسما و معمولاً از مادر مبتلا به فرزند در رحم یا زمان تولد انتقال می یابد.
انواع مختلفی از آسیبها وجود دارد كه می توانند به شنوایی صدمه بزنند آشكارترین آنها شكستگی استخوان گیجگاهی ،كمبود شدید اكسیژن هنگام تولد (در اثر پیچیده شدن بند ناف دور گردن) ،نارس به دنیا آمدن كودك (زودتر از زمان لازم به دنیا آمدن) می باشد. یكی دیگر از آسیبهایی كه امروزه به مقدار زیادی قابل پیشگیری است، موسوم به بیل پیگمان است كه مربوط به بیلی روبین خون و ته نشین شدن دانه های بیلی روبین در مغز می باشد كه نه تنها سبب ایجاد زردی یرقان می گردد. بلكه ممكن است به قسمتهای حساس مغز كه اعصاب شنوایی و حركتی را كنترل می نمایند، صدمه بزند. علت اصلی این حالت عدم سازگاری RH خون مادر با كودك است، این امر معمولاً از زایمان دوم به بعد در شرایطی به وقوع می پیوندد كه فاكتور مادر با كودك با یكدیگر متفاوت باشند، یعنی فاكتور خون مادر منفی و فاكتور خون كودك مثبت باشد، در چنین حالتی خون مادر نسبت به گلبولهای قرمز بر علیه خون كودك است كه این پادتن سبب انهدام گلبولهای قرمز خون گشته و نتیجه آن پدیده بیل پیگمان است كه در بالا اشاره گردید. تعدادی از داروها هستند كه می توانند به شنوایی كودك چه قبل و چه بعد از تولد آسیب برسانند. این داروها شامل برخی آنتی بیوتیكها هستند كه برای بیماریهای عفونی، چه از راه تزریق و چه از راه دهان برای كودك تجویز می گردد و تعدادی از این آنتی بیوتیكها شامل استرپتومایسین، جنتامایسین، كانامایسین و نئومایسین هستند.
لازم به ذكر است كه میزان وقوع ناشنوایی در انواع مختلفی از موارد فوق مشخص نیست و اطلاعات موجود در این زمینه متكی بر زمان و مكان انجام مطالعه و همچنین بستگی به شدت ضایعه شنوایی و تعاریف مورد استفاده دارد.
● اختلال شنوایی و کاشت حلزون شنوایی
گوش انسان از سه بخش تشکیل شده است که نقش حیاتی در شنیدن ایفا می کنند :
۱) گوش خارجی
۲) گوش میانی
۳) گوش داخلی
صوت توسط مجرای گوش خارجی وارد شده و سبب لرزش پرده گوش می گردد . سه استخوان کوچک در گوش میانی این لرزش را از پرده گوش به بخش حلزونی گوش در گوش داخلی هدایت می کنند . هر گونه اشکال در این انتقال سبب نقصان شنوایی هدایتی می گردد .وقتی سه استخوان کوچک حرکت می کنند ،امواجی در مایع مجرای حلزونی بوجود می آورند و این امواج بیش از ۱۶۰۰۰ سلول ظریف شنوایی ( سلولهای مویی ) را تحریک می کنند . حرکت این سلولهای مویی باعث تولید یک جریان الکتریکی در عصب شنوایی می شود . این جریان از طریق سیستم عصبی تا مناطق شنوایی مغز رسیده و در آنجا به صورت صوت شناخته می شود . ( شنوایی حسی – عصبی )
اگر شما بیماری یا انسدادی در گوش خارجی یا میانی داشته باشید ، ممکن است شنوایی هدایتی شما آسیب ببیند . که می توان با درمانهای دارویی و یا جراحی آنرا مرتفع ساخت . اما مشکل گوش داخلی می تواند باعث آسیب شنوایی حسی – عصبی شده و ناشنوایی عصبی ایجاد کند . در این حالت در بیشتر اوقات سلولهای مویی آسیب می بینند و عملکردی ندارند . اگر چه بسیاری از رشته های اعصاب شنوایی ممکن است سالم باشند و امواج الکتریکی را به مغز انتقال دهند اما به علت آسیب سلولهای مویی بدون پاسخ هستند . بدلیل اینکه در ضایعه شنوایی حسی – عصبی شدید امکان بهبودی با دارو وجود ندارد ، این ضایعه فقط با کاشت حلزون شنوایی قابل درمان می باشد .
دستگاه کاشت حلزون شنوایی یک دستگاه الکترونیک است که بخشی از شنوایی را به افراد ناشنوا برمی گرداند . این دستگاه با عمل جراحی در گوش داخلی کار گذاشته می شود و توسط دستگاهی که در خارج از گوش قرار می گیرد فعال می شود . برخلاف سمعک ، این دستگاه صدا را بلندتر و آشکارتر نمی کند . در عوض ، بدون نیاز به قسمتهای آسیب دیده سیستم شنوایی ،بطور مستقیم عصب شنوایی را تحریک می کند و اشخاصی که ناشنوایی شدیدی دارند اجازه می دهد که اصوات را دریافت کنند.
این دستگاه بدون استفاده از سلولهای مویی آسیب دیده صحبتها و صداهای محیطی را به سیگنالهای الکتریکی تبدیل کرده و این امواج را به عصب شنوایی می فرستد . یک پردازنده گویایی که معمولاً خارج از گوش بر روی کمربند یا داخل جیب گذاشته می شود . اغلب یک میکروفن برای دریافت اصوات در خارج از بدن و پشت گوش نصب می شود . « پردازنده گویایی » صداها را به سیگنالهای الکتریکی مشخص تبدیل می کند . این کدها از طریق سیم نازکی به سمت بالا و به وسیله های نصب شده در پشت گوش انتقال می یابد و به صورت امواج رادیویی از پوست گذشته و به الکترودهای کاشته شده در حلزون شنوایی می رسد . سیگنالهای دریافتی توسط الکترودها ، رشته های عصبی شنوایی را تحریک می کنند تا اطلاعات را به مغز فرستاده و در آنجا به صورت صداهای معنی دار تفسیر و معنی شوند .
▪ آیا تمامی افراد می توانند از مزایای کاشت حلزون بهره مند شوند؟
کاشت حلزون شنوایی فقط برای اشخاصی طراحی شده که از سمعک نتیجه خوبی نمی گیرند و یا دچار ناشنوایی مادرزادی هستند . این افراد باید ۲ سال به بالا باشند ( مگر اینکه مننژیت دوران کودکی باعث ناشنوایی شده باشد ) .
متخصصین گوش و گلو و بینی عمل جراحی کاشت حلزون را انجام می دهند ، ولی همه آنها قادر به انجام این کار فوق تخصصی نمی باشند . بدین منظور پزشک شما می تواند برای ارزیابی شما را به یک کلینیک مخصوص کاشت حلزون ارجاع نمایند . سپس تیم کاشت حلزون به ارزیابی شما خواهد پرداخت . این تیم شامل متخصص گوش ، گلو و بینی ، شنوایی سنج ، گفتار درمان ، روانپزشک ، پرستار و دیگر افراد مورد نیاز می باشد .
تمام بررسی های مورد نیاز را از شما به عمل خواهند آورد که عبارتند از :
ـ ارزیابی گوش : توسط متخصص گوش ، گلو و بینی تا ضمن بررسی علل دخیل ، آمادگی فرد را برای جراحی اعلام می نماید .
ـ ارزیابی شنوایی ( شنوایی شناسی ) : توسط شنوایی شناس تا مشخص شود که با یا بدون سمعک تا چه اندازه قادر به شنیدن هستید .
ـ ارزیابی رادیوگرافی ( اشعه X ) یا MRS
ـ ارزیابی روانشناسی : تا مطمئن شوند از نظر روانی با فرآیند جراحی کاشت حلزون شنوایی سازگاری می یابید یا خیر ؟
ـ ارزیابی جسمانی : تا هر گونه مشکلات بالقوه ای را که ممکن است در هنگام بیهوشی عمومی پیش آید شناسایی گردد.
عمل کاشت حلزون شنوایی تحت بیهوشی عمومی انجام گرفته و حدود ۲ تا ۳ ساعت به طول می انجامد . در این روش عمل جراحی ، لازم است که بیمار یک یا چند روز در بیمارستان بستری گردد که این مدت بستگی به دستگاه مورد استفاده و آناتومی ( ساختار ) گوش داخلی دارد .
● مراقبت ها و آموزشهای بعد از عمل
حدود یک ماه تا ۴۵ روز بعد از عمل جراحی شما ، پردازنده سیگنالها ، میکروفون و دستگاه تفسیر و معنی کننده اصوات در خارج از گوش شما قرار داده می شود و تنظیم میگردد . به شما یاد می دهند که چگونه از این دستگاهها مراقبت کنید و چگونه از این طریق به صداها گوش فرا دهید . بعضی از کاشتها زمان طولانی تری برای تنظیم شدن و آموزش مربوطه نیاز دارند . همچنین ممکن است تیم توانبخشی از شما بخواهند تا برای انجام معاینات دوره ای و در صورت لزوم تنظیم دوباره پردازنده گویایی به کلینیک مراجعه کنید .
●● توجه :
دستگاه کاشت حلزون شنوایی نمی تواند شنوایی کاملاً عادی شما را بازگرداند و میزان مفید بودن آن از فردی به فرد دیگر فرق می کند . بیشتر استفاده کنندگان به این نتیجه رسیده اند که این دستگاه به آنها کمک می کند تا با کمک لب خوانی تکامل یافته تری بتوانند ارتباط بهتری برقرار سازند .
البته بیش از نیمی از انها قادر شده اند که بدون نیاز به نشانه های بینایی صحبتها را تشخیص دهند و بچه هایی که در اطراف سن ۲ سالگی کاشت حلزون شنوایی شده اند ، شنوایی بهتر و نزدیک تری به حالت طبیعی داشته اند .
عوامل گوناگونی هستند که میزان استفاده مفید از این دستگاه را در کاربردهای مختلف مشخص می کنند:
۱) مدت زمانی که شخص ناشنوا بوده است.
۲) تعداد رشته های عصب شنوایی موجود
۳) انگیزش بیمار برای یادگیری شنیدن
تیم جراحی شما برایتان توضیح خواهند داد که چه انتظارات معقول و منطقی می توانید از این دستگاه داشته باشید . قبل از اینکه بدانید آیا دستگاه شما خوب کار می کند یا نه ، لازم است که به روشنی بدانید که شما چقدر وقت صرف کنید تا به نتیجه برسید . این دستگاه برای تعداد معدودی از بیماران مفید نبوده است .
● شرح بیماری
ناشنوایی و اختلال در شنوایی عبارت است از کاهش توانایی یا ناتوانی کامل در شنیدن. ناشنوایی میتواند به علت مشکل در استخوانهای کوچک موجود در گوش میانی که صدا را انتقال میدهند یا مشکل در شاخههای عصبهشتم مغزی که صدا را به مغز انتقال میدهند باشد. بنابراین دو نوع ناشنوایی وجود دارد:
▪ ناشنوایی انتقالی ، که در آن استخوانهای کوچک موجود در گوش میانی تخریب میشوند و صدا را انتقال نمیدهند «اتواسکلروز).
▪ ناشنوایی حسی ـ عصبی ، که در آن عصب هشتم مغزی «عصب شنوایی) اغلب به دلایل ناشناخته آسیب میبینید.ناشنوایی مختلط، شامل هر دو نوع ناشنوایی انتقالی و حسی ـ عصبی میباشد.
● علایم شایع
▪ در شیرخوار:پاسخ ندادن به صداهای محیط، خصوصاً صداهایی که قاعدتاً باید شیرخوار را از جا بپرانند.
▪ در افراد مسن: مشکل داشتن در افتراق (گوش دادن انتخابی به) صداهای محیط اطراف
▪ وزوز گوش، سرگیجه، درد
▪ بلند کردن صدای رادیو یا تلویزیون
● علل
▪ مادرزادی در اثر توارث ژنتیکی غالب یا مغلوب
▪ عفونتهای مزمن گوش میانی یا گسترش عفونت به گوش داخلی
▪ تولید موم گوش به مقدار زیاد
▪ اختلالات رگهای خونی ، از جمله بالا بودن فشارخون
▪ صدمه به سر
▪ تومور
▪ لختههای خونی که به رگهای کوچک تغذیهکننده عصب شنوایی میروند.
▪ مولتیپل اسکلروز (ام.اس)
▪ سیفلیس
▪ اختلالات انعقاد خون
▪ عفونت ویروسی مثل اوریون
▪ قرار گرفتن طولانی مدت در معرض صداهای ۸۵ دسیبل یا قویتر
▪ بالا رفتن سن. اکثر افراد بالای ۶۵ سال در شنیدن صداهای زیر (با فرکانس بالا) مشکل دارند.
● عوامل افزایش دهنده خطر
▪ سابقه خانوادگی ناشنوایی مادرزادی یا اکتسابی
▪ مصرف داروهایی مثل ضد التهابهای غیراستروییدی، سیس پلاتین ، اریترومایسینها، جنتامایسین ، استرپتومایسین ، توبرامایسین ، کینین ، فوروسماید ، اسید اتاکرینیک ، یا دوزهای بالای آسپیرین، و سایر داروها
▪ افرادی که در مشاغلی مشغول به کار هستند یا تفریحاتی دارند که سطح صدا در آنها بالا است، مثل نواختن موسیقیهای سنگین یا کارگرانی که با متههای بادی قوی آسفالت خیابان را میکنند.
● پیشگیری
▪ از مصرف طولانیمدت یا مصرف مقادیر بالاتر از دوزهای طبیعی داروهایی که باعث ناشنوایی میشوند خودداری کنید.
▪ در صورت وجود بیماریهای زمینهساز ناشنوایی، خصوصاً عفونتهای گوش و مشکلات آلرژیک و تنفسی، به پزشک مراجعه کنید.
▪ از قرار گرفتن طولانیمدت در معرض صدای بلند خودداری کنید. اگر چارهای نیست، از محافظهای مناسب گوش استفاده نمایید.
● عواقب مورد انتظار
▪ بعضی از موارد ناشنوایی انتقالی را میتوان با جراحی درمان کرد. ناشنوایی ناشی از قرار گرفتن طولانیمدت در معرض صدای بلند نیز گاهی با حذف صدا برطرف میشود. اما سایر انواع ناشنوایی معمولاً دایمی هستند.
● عوارض احتمالی
▪ ناشنوایی دایمی
▪ تأخیر در کسب تواناییها و مهارتهای زبانی در کودکان
▪ تأثیرات عاطفی ناشنوایی
● درمان
▪ اصول کلی
ـ شنوایی سنجی و آزمونهای شنوایی با یک دیاپازون (آزمون رینه) برای تشخیص اختلالات شنوایی. با کمک این بررسیها میتوان شدت و الگوی هرگونه مشکل شنوایی و نوع ناشنوایی (انتقالی یا حسی ـ عصبی) را تعیین کرد.
ـ با انجام کارهای نسبتاً ساده مثل در آوردن موم گوش یا ترمیم پارگی پرده گوش ممکن است مشکل شنوایی برطرف شود.
ـ اگر ناشنوایی به داروها مربوط باشد، تغییر در دوزاژ با قطع مصرف دارو ممکن است کمککننده باشد.
▪ گاهی جراحی برای ناشنوایی از نوع انتقالی اگر ناشنوایی دایمی یا ناتوانکننده باشد:
ـ زبان علامتی با دست و مهارتهای لب خوانی را فرا بگیرید.
ـ در صورت توصیه، از سمعک استفاده کنید و کار با آن را یاد بگیرید.
ـ در صورت لزوم، گفتار درمانی و بازتوانی گفتاری
ـ در صورت امکان، از وسایل مخصوص برای تلفن خود استفاده کنید.
ـ وسوسه گوشهگیری اجتماعی به خاطر مشکل شنوایی را از خود دور کنید. انزوا باعث بیشتر شدن مشکلات ارتباطی و سَرخوردگی میشود، و سازگاری را نیز مشکلتر میکند.
داروها
ـ آنتیبیوتیکها، اگر عفونت وجود داشته باشد.
ـ داروهای دکونژستان برای سایر عفونتهای گوش
ـ درمان استرویید برای ناشنوایی حسی ـ عصبی ناگهانی و بدون علت مشخص
فعالیت در زمان ابتلا به این بیماری محدودیتی برای آن وجود ندارد.
● رژیم غذایی
رژیم خاصی توصیه نمیشود.
● درچه شرایطی باید به پزشک مراجعه نمود؟
▪ اگر احتمال میدهید که دچار مشکل در شنوایی شدهاید، خصوصاً اگر تازگیها مجبور شدهاید مرتباً از دیگران بخواهید که گفتههای خود را تکرار کنند یا اعضای خانوادهتان مرتباً از شما میپرسند که آیا خوب میشوید یا خیر.
▪ اگر یکی از اعضای خانوادهتان علایم ناشنوایی را پیدا کرده باشد.