-
تمام افراد ديابتي، بايد ساليانه از نظر تشخيص گروه پرخطر، معاينه شوند، كه شامل بررسي حس محافظتي، ساختمان پا، بيومكانيك آن، بررسي وضعيت عروقي و پوست پا ميباشد.
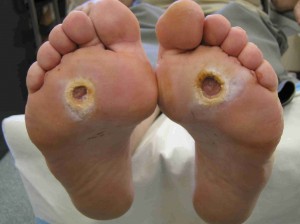
پای دیابتی به هر گونه آسیب و پاتولوژی که نتیجه مستقیم دیابت و یا عوارض دراز مدت (و یا مزمن) دیابت در پای بیمار است گفته میشود. حضور آسیبهای دیابتی مختلف در پا سندرم پای دیابتی نامیده می شود.
اتیولوژی زخمهای دیابتی شامل موارد بسیاری است. در یک مطالعه، ۶۳٪ زخمهای دیابتی به ۳ مورد نوروپاتی حس محیطی، دفرمیتی(تغییرشکل) و تروما نسبت داده شدهاند که بیشترین پاتولوژی و آسیب در پای بیمار اتفاق میافتد.
افرادي كه بيش از ۱۰ سال است كه ديابت دارند، مردها، افرادي كه كنترل قند ضعيفي دارند، عوارض قلبي- عروقي، رتين و يا عوارض كليوي دارند، بيشتر از ساير بيماران در معرض خطر زخم پاي ديابتي ميباشند.
عوامل خطر موجود در ایجاد این عارضه که جزو فاکتورهای پاتوژن(بیماریزا) هستند شامل مواردی چون جنس مذکر، فقدان حساسیت محافظتی به سبب نوروپاتی، نارسایی شریانی، تغییر شکل پا و تشکیل کالوس در نتیجه فشارهای مرکزی، نوروپاتی و زخمهای دیابتی اتونومیک که منجر به کاهش عرق و خشک شدن پوست میشود، محدود شدن حرکت مفاصل، چاقی، کنترل نکردن گلوکز، پوشش نامناسب پا که منجر به ترک خوردگی پوست میشود، سابقه ابتلا به دیابت بیش از ۱۰ سال، نوروپاتی حسی (این نوروپاتی مانع از انجام مکانیسمهای دفاع طبیعی بدن میشود و بیمار را در معرض آسیبهای عمده یا آسیبهای کوچک و یا مکرر قرار میدهند در حالی که بیمار غالبا این آسیبها را حس نمیکند)، ادم و سابقه مصرف سیگار میشود.
● شرايط زير در پاي ديابتي همراه با افزايش خطر قطع عضو است:
– نوروپاتي محيطي و از دست دادن حس محافظتي (Protective)
– تغيير در بيومكانيك پا (درحضور نوروپاتي)
– مداركي دال بر افزايش فشار بر پا ۰قرمزي و خونريزي در زير پينه(كالوس))
– تغيير شكل استخوان
– بيماري عروق محيطي (كاهش يا نبودن نبض)
– سابقه زخم يا قطع عضو
– پاتولوژي شديد ناخن
● بيماريابي و تشخيص:
تمام بيماران بايد ساليانه براي تشخيص شرايط پرخطر در پا، معاينه شوند. اين معاينه، شامل بررسي حس محافظتي (Protective)، ساختمان پا و بيومكانيك، وضعيت عروقي و پوست ميباشد. اگر بيمار چند عامل خطر داشته باشد، بايد از نظر پيدايش وضعيتهاي جديد و شرايط پرخطر مكرراً ويزيت شود. بيماراني كه نوروپاتي دارند، در هر ويزيت بايد پاي آنها مشاهده شود.
– بررسي وضعيت نورولوژيك پاي بيمار ديابتي در افراد كمخطر با استفاده از مونوفيلامان ۱۰ گرم صورت ميگيرد. در اين تست مونوفيلامان ۱۰ گرم، را به مدت ۱-۲ ثانيه با پوست كف پا در تماس قرارداده ميشود و در صورتي كه توسط بيمار حس نشود، حس محافظتي بيمار مختل تلقي ميشود.
– بررسي اوليه عروق محيطي پاي بيمار ديابتي شامل شرح حال وجود لنگيدن و بررسي نبضهاي پشتپايي است.
– پوست پا به ويژه بينانگشتان و زير متاتارسها، معاينه شود.
– وجود قرمزي، گرمي يا تشكيل كالوس، نشان دهنده نواحي از آسيب بافتي پا است.
– دفرميتي استخواني، محدوديت حركت مفصل و اختلال راه رفتن و تعادل بيمار را، نيز بايد مورد توجه قرار داد.
● درجهبندي واگنر در تشخيص شدت پاي ديابتي:
Grade 0 عدم وجود زخم در پاي مستعد زخم ديابتي
Grade 1 زخم سطحي كه ضخامت كل پوست را درگير كرده ولي بافتهاي زيرجلدي را درگير نكرده است.
Grade 2 زخم عمقي كه به ليگامانها و عضلات نفوذ كرده ولي بادرگيري استخواني و يا ايجاد آبسه همراه نيست.
Grade 3 زخم عمقي همراه با سلوليت و تشكيل آبسه كه اغلب همراه با استئوليت ميباشد.
Grade 4 كانگرن لوكاليزه
Grade 5 كانگرن منتشر كه كل پا را درگير كرده است.
Grade 1,2 را ميتوان بصورت سرپايي درمان نمود ولي از Grade 3 به بالا اغلب نياز به بستري و استفاده از آنتيبيوتيك وريدي ميباشد.
از Cephalexin 500 mgQID يا Clindamyin 300 mg TDS ميتوان به عنوان آنتيبيوتيكهاي خوراكي در Grade 2 استفاده نمود و در مطالعات معمولاً اين دو اثرات يكسان داشته است. درصورت عدم پاسخ به درمانهاي فوق نياز به بستري جهت استفاده از آنتيبيوتيكهاي وريدي ميباشد.
● براي پيشگيري در افراد ديابتي كه عوامل خطرساز متعددي دارند، اقدامات زير توصيه ميشود:
– قندخون نزديك حد طبيعي نگهداشته شود، زيرا پيدايش نوروپاتي به تأخير ميافتد.
– سيگار بايد قطع شود تا عوارض كمتر گردد.
– در زمان مناسب به متخصص مربوطه ارجاع داده شود.
● درمان پاي ديابتي
– بيماراني كه دچار نوروپاتي يا علايمي دال برافزايش فشار برپا هستند. بايد كفش مناسب بپوشند. به بيماران بايد در مورد از دست دادن حس پا و مشاهده روزانه پاها آموزش داده شود
– بيماراني كه دچار اريتم، گرمي و پينه در پا هستند، بايد كفشي بپوشند كه فشار را بر پا متعادل كند.
– كالوس بايد دبريد شود (به وسيله متخصص مربوطه)
– بيماران دچار تغيير شكل استخوان، بايد كفشهايي كه عرض زياد و عمق زياد دارد، بپوشند يا كفش مناسب براي آنها تهيه شود.
– از نظر بررسي عروق محيطي، شرح حال لنگيدن در بيمار سوال شود و نبضهاي پا لمس شود و اندكس مچ پايي- بازويي (Ankle- Brachial Index= ABI) اندازهگيري شود و در صورت نياز، بررسي عروقي، دارودرماني و يا اقدام جراحي انجام شود.
ميزان نرمالABI بين ۳/۱-۱ ميباشد. درصورتيكه كمتر از ۹/۰ باشد به احتمال ۹۵% درگيري عروق محيطي در آنژيوگرافي تأييد خواهد شد. در كسانيكه عروق محيطي آنها كالسيفيه و non compressible باشد اين ميزان به بالاتر از ۳/۱ افزايش خواهد كرد.
– بيماراني كه سابقه زخم پا داشتهاند، بايد از نظر عوامل مساعد كننده بررسي شوند.
– بيمار از نظر خشكي پوست و عفونت قارچي بررسي شود.
درمان بيماران ديابتي داراي زخم پا، در الگوريتم ۳ آورده شده است.
● پيشنهادها براساس Evidenced- Based Medicine
– تمام افراد ديابتي، بايد ساليانه از نظر تشخيص گروه پرخطر، معاينه شوند، كه شامل بررسي حس محافظتي، ساختمان پا، بيومكانيك آن، بررسي وضعيت عروقي و پوست پا ميباشد.
– بيماراني كه يك يا چند عامل خطر دارند، از نظر پيدايش ساير عوامل خطر مكرراً بررسي شوند.
– بيماراني كه نوروپاتي دارند، در هر ويزيت پاي آنها مشاهده شود.
– در افراد كمخطر بررسي وضعيت نورولوژيك با استفاده از آزمون مونوفيلامان است.
– بيماران ديابتي و پرخطر از نظر زخم بايد با توجه به عوامل خطر و درمان آن آموزش داده شوند.
– بيماريابي اوليه براي عروق محيطي شامل پرسيدن شرح حال لنگيدن و بررسي نبضهاي پا است و نيز چون بسياري از بيماران مبتلا به عروق محيطي بدون علامت هستند، اندكس مچ پايي- بازويي را بايد تعيين نمود.
● پاي سالم
۱- مونوفيلامان را به خوبي حس ميكند.
۲- زخم ندارد
۳- دفرميتي ندارد.
۴- سابقه زخم يا قطع عضو ندارد.
پيگيري پاي سالم
۱- جلوگيري از پيدايش زخم.
۲- مراقبت بيمار از پا.
۳- اگر هر گونه تغييري در پا حاصل شد، مجدداً گروهبندي شود.
● پاي ناسالم
۱- سابقه زخم قبلي يا قطع عضو.
۲- عدم حس مونوفيلامان وجود دارد.
۳- دفرميتي وجود دارد.
۴- علايم ناشي از فشار به پا (اريتم)
۵- بيماري عروق محيطي (كاهش يا نبودن نبض)
۶- تغيير شكل در ناخنها.
۷- ABI (اندكس مچ پايي- بازويي) مختل.
● پيگيري پاي ناسالم
۱- جلوگيري از پيدايش زخم
۲- كفش و جوراب مناسب
۳- در صورت تغيير وضعيت پا، مجدداً گروهبندي شود.
۴- در هر ويزيت، پاي بيماران مشاهده شود.
● زخم فعال ساده
۱- سطح زخم كمتر از ۲ سانتيمتر و عمق آن كمتر از ۵/۰ سانتيمتر باشد.
۲- علايم سيستميك ندارد
۳- وضعيت عروقي مناسب است.
● پيگيري زخم ساده
درمان زخم ساده (به صورت سرپايي). در صورت عدم بهبودي در طي ۲ هفته، معرفي به متخصص.
● زخم فعال بزرگ
۱- زخم عميق با مساحت بيشتر يا مساوي ۲ سانتيمتر و عمق بيشتر يا مساوي ۵/۰ سانتيمتر وجود سلوليت.
۲- بيماري عروقي دارد.
۳- علايم سيستميك دارد.
● زخم بزرگ
درمان زخم بزرگ (بصورت سرپايي) اگر در عرض ۱ هفته بهبودي حاصل نشد ارجاع به متخصص.
بررسي وضعيت پا بيمار ديابت نوع يك يا دو
– وجود دفرميتي استخوان، انگشتان چكشي، هالوس والكوس، هالوس واروس، پاي شاركو.
– اولسر، تروما، قرمزي، عفونت و قارچ
– بررسي وضعيت نورولوژيك با مونوفيلامان ۱۰ گرم
– گردش خون ضعيف
– علايم ايسكمي (لنگيدن، بررسي نبضها، اندكس مچي- بازويي).
● آمپوتاسيون
آيا زخم وجود دارد؟
۱- بلي: درمان زخم پاي ديابتي (الگوريتم ۳)
۲- خير: آيا هيچكدام از شرايط زير وجود دارد؟
– تغيير شكل پا و زخم.
– عدم حساسيت به مونوفيلامان در هر ناحيهاي از كف پا (به جز پاشنه)
– اندكس مچ پايي- بازويي كمتر از ۸/۰
– سابقه زخم و قطع عضو
در صورت وجود شرايط بالا:
– اگر تغيير شكل پا وجود دارد به متخصص پا ارجاع شود.
– اگر تغيير شكل ناخنن و يا پا و يا پينه وجود دارد، مراقبت از پا انجام شود.
– اگر علايم نوروپايي بدون تغيير شكل پا وجود دارد، انتخاب كفش و جوراب مناسب آموزش داده شود. در مورد پوشيدن كفش نو مراقبتهاي بعمل آمده براي جلوگيري از پيدايش تاول آموزش داده شود. در بيمار نوروپاتي، پا را لمس كند. در صورت وجود افزايش فشار در كف پا (اريتم، گرمي يا كالوس)، كفش مناسب درجهت تعديل فشار بپوشد.
– در صورت وجود كالوس، توسط متخصص دبريد شود.
– اگر بيمار شرح حال زخم پا دارد، از نظر عوامل زمينهساز زخم بررسي شود.
– براي خشكي پا و ضايعات قارچي پا، درمان مناسب انجام شود.
– اگر بيماري عروقي وجود دارد، جهت بررسي كامل به متخصص ارجاع شود و برنامه ورزشي، دارو و جراحي در صورت نياز انجام دهد.
– كنترل دقيق قندخون.
● آموزش بيمار
– پا را روزانه مشاهده نموده و در صورت آسيب و يا غير طبيعي بودن پا گزارش نمايد.
– مراقبت از پوست، ناخن، پوشيدن كفش و جوراب مناسب، كنترل دقيق قند خون و قطع سيگار
بيماراني كه دچار زخم پاي ديابتي هستند.
● بررسي زخم
– اندازهگيري عرض و عمق زخم
– درجه حرارت، شمارش سلولهاي خوني (تعيين تعداد گلبول سفيد خون)
– وجود عفونت فضاي عمقي: آبسه، استئوميليت و گانگرن
– فقدان نبضهاي محيطي
– علائم ايسكمي
– اندكس مچ پايي- بازويي
● زخم بزرگ
– بستري در بيمارستان جهت دبريدمان جراحي
– كشت از نظر عفونت
– پانسمان استريل
– فشار بر روي پا داده نشود
– اگر عفونت فضاي عمقي وجود دارد
– آنتيبيوتيك تزريقي براي استاف و استرپتوكوك
– بررسي كامل عروقي در صورت علايم ايسكمي و بررسي علايم از نظر استئوميليت
● پيگيري زخم بزرگ:
۱- پيگيري روزانه تا زخم بهبود يابد.
۲- مشاهده روزانه پا، گزارش تغيير وضعيت پا، مراقبت از پا، پوست، ناخن، اجتناب از خيساندن پا و كنترل دقيق قند.
● زخم ساده:
زخم سطحي كوچك بدون عارضه: دبريدمان هفتگي، تعويض پانسمان استريل، محدود كردن فشار وارده به پا، بررسي پا در هر شب و در صورت وجود اگزودا و يا سلوليت محدود، آنتيبيوتيك خوراكي ضد استاف و استرپتوكوك.
● پيگيري زخم ساده
بيمار هر هفته تا بهبود كامل زخم ويزيت شود و سپس معاينه كامل انجام شود و در هر ويزيت وضعيت پا بررسي شود.
● پيگيري آموزش بيمار
مشاهده روزانه پا، گزارش هر گونه آسيب و يا مورد غيرطبيعي در پا، پوشاندن مناسب پا و مراقبت از ناخن، پوست و پنبه پا، اجتناب از خيساندن پا و كنترل دقيق قند خون، درصورت عدم بهبودي در طي دو هفته، در گروه زخم بزرگ، قرار داده شود.